COPD-pilot zorg-op-afstand platform moet heropname voorkomen
wo 14 december 2016
Data






Om onderstaande en alle andere premium artikelen te lezen, moet u inloggen of een account aanmaken.
U kunt nog {free_articles_left} premium artikel gratis lezen. Om meer premium artikelen te lezen, moet u inloggen of een account aanmaken.
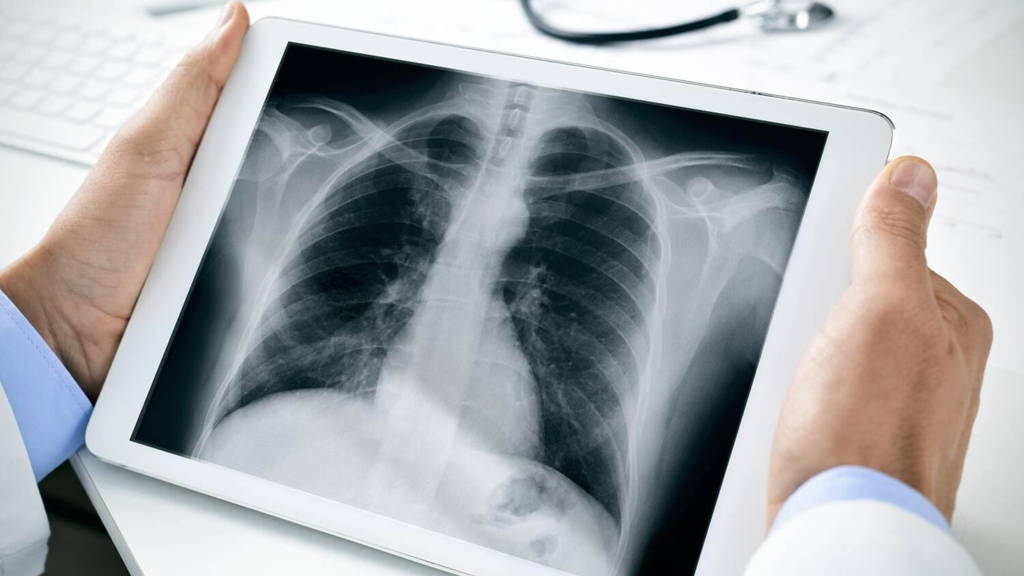
HP Enterprise gaat de derde fase in met zijn health platform Telemedicine, waarmee diverse vormen van zorg op afstand wordt geboden. Centraal in de volgende fase staat begeleiding van patiënten met structurele aandoeningen. Het doel: voorkomen dat mensen door het terugglijden in verkeerde leefpatronen en afnemende medicijntrouw opnieuw in een ziekenhuis of specialistische instelling terecht komen. Een pilot met COPD-patienten wordt nu voorbereid in samenwerking met een zorginstelling gespecialiseerd in COPD.
Zorg-op-afstand is één van de nieuwe zorgconcepten waarmee de gezondheidszorg moet groeien van sick care naar health care. Het gaat steeds meer om het voorkomen dat mensen ziek of zieker worden, of het nu gaat om tijdelijke ziektes of structurele aandoeningen zoals diabetes, zo stelt Sebastiaan Alves, actief in Business Development Healthcare bij Hewlett Packard Enterprise. Zorg-op-afstand, locatieonafhankelijk leveren van zorg, ontlast zorginstellingen, kan 24/7 zorg en monitoring eenvoudiger maken en preventieve zorg mogelijk maken door continue monitoring en tijdig ingrijpen. Minder druk op zorginstellingen en zorgverleners, die meer tijd krijgen voor meer kwalitatieve zorg, een betere gezondheid voor patiënten. Meer efficiency en lagere kosten zijn ook meer dan prettige bijkomstigheden. Telemedicine meer dan videoverbinding HPE’s technologische expertise leidde onder meer tot de ontwikkeling van het health platform Telemedicine, waarmee het zorgconcepten wil ondersteunen die zorg-op-afstand integreren. Het platform is overigens nog altijd in ontwikkeling, benadrukt Alves. In een eerder artikel benadrukte Alves al dat Temedicine veel meer is dan een videoverbinding. Met de dienst krijgen artsen in levensbedreigende situaties realtime toegang tot alle vitale data, gemeten in de ambulance. Ook kan een ambulanceverpleegkundige al tijdens de rit advies inwinnen of starten met de overdracht van informatie. Zo krijgt de patiënt betere, efficiëntere en snellere zorg. Co-creatie is dan ook een must, waarbij elke partij zijn expertise op tafel legt.’Het gaat over communiceren van vitale data en overleg met een specialist in een zo’n vroeg mogelijk stadium. Ambulanceverpleegkundigen werken volgens een strict protocol en mogen niet alle medische handelingen verrichten. Door de mogelijkheid om nu medisch specialisten eerder in het proces te betrekken kunnen mensenlevens worden gered. In dit geval werkten we samen met de zorginstellingen, zorgverzekeraars, patiëntverenigingen en de overheid.’