Hoe AI helpt bij het opschalen van integrale zorgpaden








Om onderstaande en alle andere premium artikelen te lezen, moet u inloggen of een account aanmaken.
U kunt nog {free_articles_left} premium artikel gratis lezen. Om meer premium artikelen te lezen, moet u inloggen of een account aanmaken.
De zorg heeft grote uitdagingen op het gebied van kwaliteit, betaalbaarheid1, bemensbaarheid2 en de toegankelijkheid3. Reden waarom het coalitieakkoord 2021-2025 van het (demissionaire) kabinet nadrukkelijk inzet op passende zorg. Principes hierbij zijn waardegedrevenheid en de juiste zorg op de juiste plek. Remote Patient Management (RPM)-oplossingen, zoals Luscii, Sananet, Curavista en de Box, tonen dat RPM in potentie een significante bijdrage kan leveren aan deze inzet op passende zorg.
RPM-oplossingen kunnen patiënten (met inzet van bijvoorbeeld educatiemodules) persoonlijk ondersteunen. Ook geeft het monitoren van vitale functies hen inzichten in hun gezondheid, en daarmee meer regie over hun ziekte en gezondheid. Een persoonlijke benadering verhoogt de toegankelijkheid van de zorg. Monitoring en begeleiding maakt proactief en vroegtijdig acteren mogelijk om complicaties te voorkomen, veranderende gezondheidsrisico’s te mitigeren of gepaste leefstijladviezen te geven die (co)morbiditeiten voorkomen of verminderen.
RPM resulteert zo in minder ziekenhuisbezoeken voor routinetesten, minder spoedzorg, minder heropnames na ingrepen en een voorspoediger herstel, resulterend in beter betaalbare zorg. Een vermindering van routinematige taken en controles door zorgpersoneel vergroot verder de beschikbare capaciteit voor echt noodzakelijke ingrepen. Ook wordt de zorg ontlast door de verdere optimalisatie van logistiek- en capaciteitsplanning, wat de bemensbaarheid vergroot.
De implementatie van RPM-oplossingen is een sociaal-technische innovatie, die minstens vier grote knelpunten kent:
In dit artikel schetsen we onze visie vanuit Edison-RPM4, een publiek-privaat consortium op het gebied van RPM: over hoe geïntegreerde zorgpaden, ondersteund door mensgerichte AI-technologie, de kern zouden moeten vormen van grootschalige implementatie van RPM-oplossingen. Ook leggen we uit hoe ‘co-creative squads’ de grootschalige en effectieve implementatie kunnen realiseren.
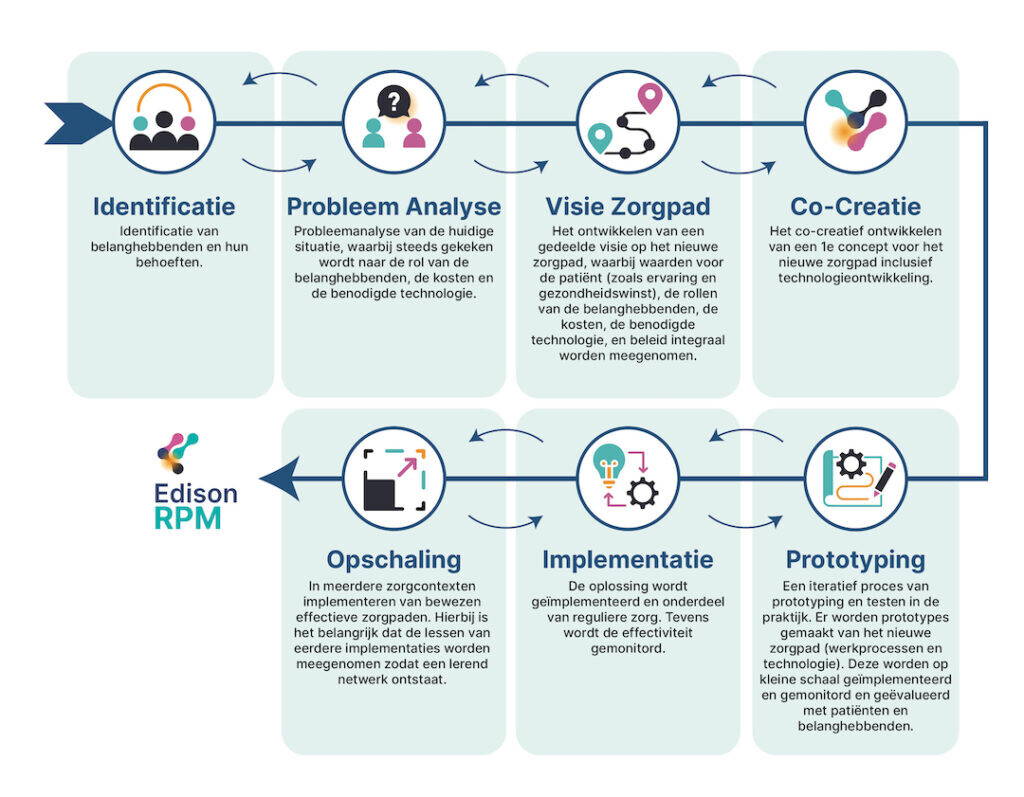
Om passende zorg te realiseren en om puntoplossingen te voorkomen, is het belangrijk om integraal lijnoverstijgende zorgpaden te ontwikkelen, ondersteund met AI en RPM-technologie. Servicedesign-methoden, bijvoorbeeld Metromapping5, zijn hiervoor heel geschikt, omdat ze met een integrale benadering gebruikers centraal zetten. Ook bieden deze methoden een gestructureerd proces, met de ‘quadruple aim’ als belangrijke leidraad. Generieke stappen in dit proces (zie ook afbeelding hierboven) zijn:
Co-creative squads zijn trans-disciplinaire teams die co-creatief en mensgericht de RPM- en AI-ondersteunde integrale zorgpaden ontwikkelen en implementeren. Deze squads omvatten lokale belanghebbenden - waaronder zorgprofessionals en patiënten(vertegenwoordigers) - en experts met verschillende competenties, zoals technologie-ontwikkelaars (MedTech-bedrijven), en expertise op gebieden zoals zorgpad ontwerpen, procurement, regelgeving, datamanagement, ethiek en verdienmodellen. Deze experts bevorderen lerende zorgtransformatienetwerken. Zo kunnen succesvolle (al bestaande) initiatieven worden opgeschaald met in achtneming van lokale verschillen die de lokale belanghebbenden inbrengen.
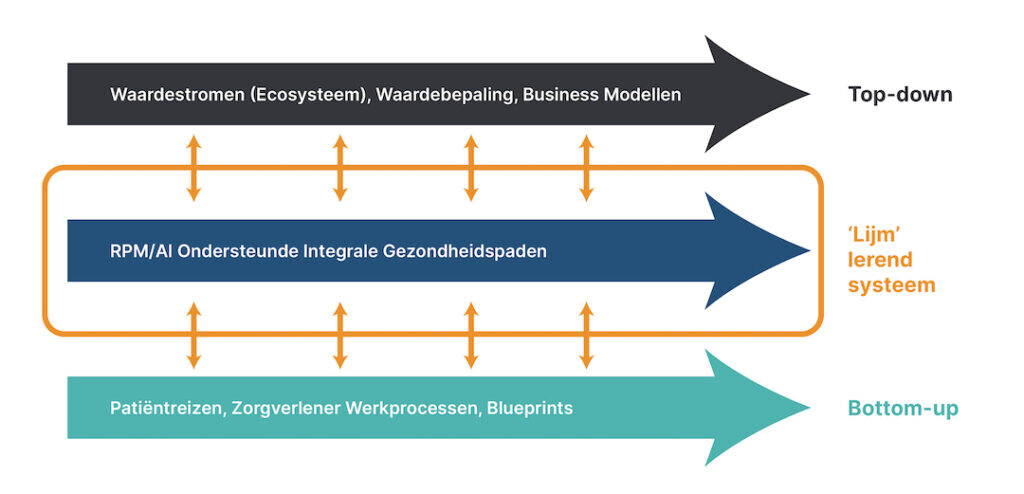
Om zorgpaden succesvol samen te ontwerpen (co-creatie), implementeren en opschalen hanteren zij een systeemperspectief waarbij ze – naast de ontwikkeling van RPM-oplossingen, AI, en het integrale zorgpad – integraal werken aan: (1) nieuwe ‘waardestromen’ binnen het ecosysteem die ontstaan, (2) waardebepaling van het nieuwe zorgpad inclusief technische innovaties, (3) businessmodellen, (4) werkprocessen, (5) patiënt reizen, (6) ‘service blueprints’, etc. (zie ook de afbeelding hieronder).
Eén van de krachten van RPM/AI-ondersteunde zorgpaden is dat de patiënt gemonitord en behandeld kan worden op basis van inzichten uit (longitudinale) data. Om de patiënt en de zorgverlener te ondersteunen kunnen generatieve AI-oplossingen ontworpen worden volgens een ‘mensgerichte benadering’.
We benadrukken het aspect van ondersteuning, omdat we AI nadrukkelijk niet als tool zien die autonoom beslissingen neemt voor de patiënt, de zorgverlener of zorginstelling. We zien vooral mogelijkheden voor ondersteuning van enkelvoudige logistieke of monitoringstaken zoals het plannen van zorg of het gepersonaliseerd aanbieden van educatiemodules aan een patiënt (op basis van bijvoorbeeld kenmerken, voorkeuren en zorgomgeving).
Door gezondheidsfuncties te monitoren via ‘wearables’ en een ‘human-in-the-loop’-systeem te creëren, worden zorgverleners ondersteund door tools die de toestand van patiënten monitoren en vroege afwijkingen van gevestigde gezondheidsnormen identificeren. Zo kunnen RPM/AI-ondersteunde zorgpaden potentiële gezondheidsproblemen aanpakken voordat ze escaleren tot ernstiger aandoeningen.
Effectieve filtering en classificatie van e-health gegevens voorkomt overbelasting van de zorgprofessional. Het leidt vaak tot minder routine monitoringtaken en levert kostbare tijd op. Zo worden de patiëntresultaten verbeterd en de besteding van gezondheidszorgmiddelen geoptimaliseerd. Dit is geen toekomstmuziek: beslissingsondersteunende AI-toepassingen zijn al dagelijkse praktijk bij gevestigde RPM-oplossingen.
Deze oplossingen tonen dat mensgerichte AI kan bijdragen aan toegankelijkheid van de zorg en significante tijdbesparingen kan opleveren voor zorgverleners. Bijvoorbeeld omdat ze de juiste informatie krijgen op het juiste moment, ze geen tijd meer verliezen aan het monitoren van patiënten waar het goed mee gaat en tijdig kunnen ingrijpen bij patiënten waar dat nodig is, resulterend in een beter planbare en de-escalerende zorg. Dit verhoogt de zorgkwaliteit voor de patiënt, die niet meer onnodig naar de zorginstelling hoeft voor controle. Ook wordt de arts-patiënt relatie versterkt, omdat de zorgverlener meer tijd over heeft wanneer de patiënt dit echt nodig heeft.
Recente ontwikkelingen in generatieve AI en ‘large-language models’ tonen meer mogelijkheden als deze technieken ingezet worden, bijvoorbeeld tijdens persoonlijke coaching door chatbots. Deze persoonlijke interacties met slimme RPM-systemen, ingebed in het integrale zorgpad, vergroten de kans op therapietrouw op de langere termijn aanzienlijk.
Dankzij toegang tot gepersonaliseerde gezondheidsgegevens en gebruik van actuele data, kunnen deze diensten leiden tot verschuiving van het huidige reactieve gezondheidszorgmodel naar een gepersonaliseerd en proactief paradigma. Patiënten kunnen daardoor bijvoorbeeld betere keuzes maken op het gebied van leefstijl, met aangetoonde effectiviteit.
Ondanks een groot vertrouwen in de mogelijkheden van nieuwe AI-technologieën, zijn we ons bewust van de beperking van AI bij het toepassen op complexe problemen en de risico's die kunnen ontstaan door overhaast toegepaste technologie. Kwesties van vooringenomenheid, verkeerde conclusies en zelfs discriminatie zijn risico’s bij automatiseringstechnologie. De eerder beschreven servicedesign aanpak en de co-creatieve squads zijn belangrijke manieren om dergelijke risico’s te minimaliseren, omdat een gedegen designbenadering het mogelijk maakt oplossingen voor deze risico’s in een vroeg stadium te testen. Door te streven naar AI-ondersteunde integrale zorgpaden, die zijn ontworpen voor behoeften van de patiënt, burger en zorgverlener, dragen wij bij aan toegankelijke en passende zorg.
Referenties